BETTER CARE –Verbesserte Versorgung unbegleiteter junger Flüchtlinge

Projekthintergrund
Knapp 70.000 unbegleitete minderjährige Geflüchtete kamen allein in den Jahren 2015 bis 2017 nach Deutschland. Viele von ihnen haben traumatische Erfahrungen gemacht und die psychische Belastung in dieser Gruppe ist hoch. Für die gesunde Entwicklung und die erfolgreiche Integration in die deutsche Gesellschaft ist die Verarbeitung und Behandlung dieser belastenden Ereignisse von zentraler Bedeutung. Obwohl vielversprechende Präventions- und Therapieansätze existieren, erhalten leider nur die wenigsten jungen Geflüchteten in Deutschland eine entsprechende Behandlung.

Projektbeschreibung
Mit dem Verbundprojekt BETTER CARE wollen wir einen Beitrag zur Verbesserung der psychotherapeutischen Versorgung unbegleiteter junger Geflüchteter in Deutschland leisten. Innerhalb des Projekts wurde ein gestufter Versorgungsansatz entwickelt, implementiert und mit der Regelversorgung in Deutschland hinsichtlich seiner Wirksamkeit verglichen. Dieser Ansatz sollte einerseits dazu beitragen, dass empirisch gestützte Verfahren ihren Weg in die Praxis finden und andererseits ermöglichen, dass unbegleitete junge Geflüchtete die passende Behandlung erhalten.
Gestufte Versorgungsansätze (engl. „stepped care“) sind Versorgungssysteme, in denen Teilnehmerinnen und Teilnehmer unterschiedliche Behandlungsangebote erhalten – abhängig von der Schwere ihrer Symptome. Die Idee hinter gestufter Versorgung: Alle Teilnehmerinnen und Teilnehmer erhalten die Behandlung, die entsprechend ihrer Symptome am besten zu ihnen passen. Gleichzeitig sind gestufte Versorgungsansätze dabei in der Regel ressourcensparend und haben sich für unterschiedliche Störungsbilder als gut umsetzbare Alternativen herausgestellt.
Unseren gestuften Versorgungsansatz für unbegleitete junge Geflüchtete mit psychischen Problemen nennen wir BETTER CARE. Er besteht aus folgenden Stufen:
- Screening. Zunächst erhalten die Teilnehmerinnen und Teilnehmer eine Diagnostik hinsichtlich psychischer Probleme und aktueller Lebensqualität. Je nach Behandlungsbedarf, der sich aus der Diagnostik ergibt, erhalten die Teilnehmerinnen und Teilnehmer eine entsprechende Behandlungsempfehlung.
- Prävention. Für Teilnehmerinnen und Teilnehmer mit milden bis moderaten psychischen Symptomen haben wir das Gruppen-Präventionsprogramm „Mein Weg“ entwickelt und implementiert.
- Psychotherapie. Für Teilnehmerinnen und Teilnehmer, die klinisch auffällige psychische Symptome zeigen, bieten wir die Einzeltherapie „Traumafokussierte kognitive Verhaltenstherapie“ (TF-KVT) an.
Projektergebnisse von BETTER CARE
Hier finden Sie Zusammenfassungen der wichtigsten Ergebnisse des Projekts BETTER CARE.
Eine Übersicht der zentralen Erkenntnisse, Handlungsempfehlungen und Erfahrungen, die wir im Rahmen des Projekts BetterCare gesammelt haben, bietet Ihnen das folgende Factsheet.
Demografie der Projektteilnehmenden
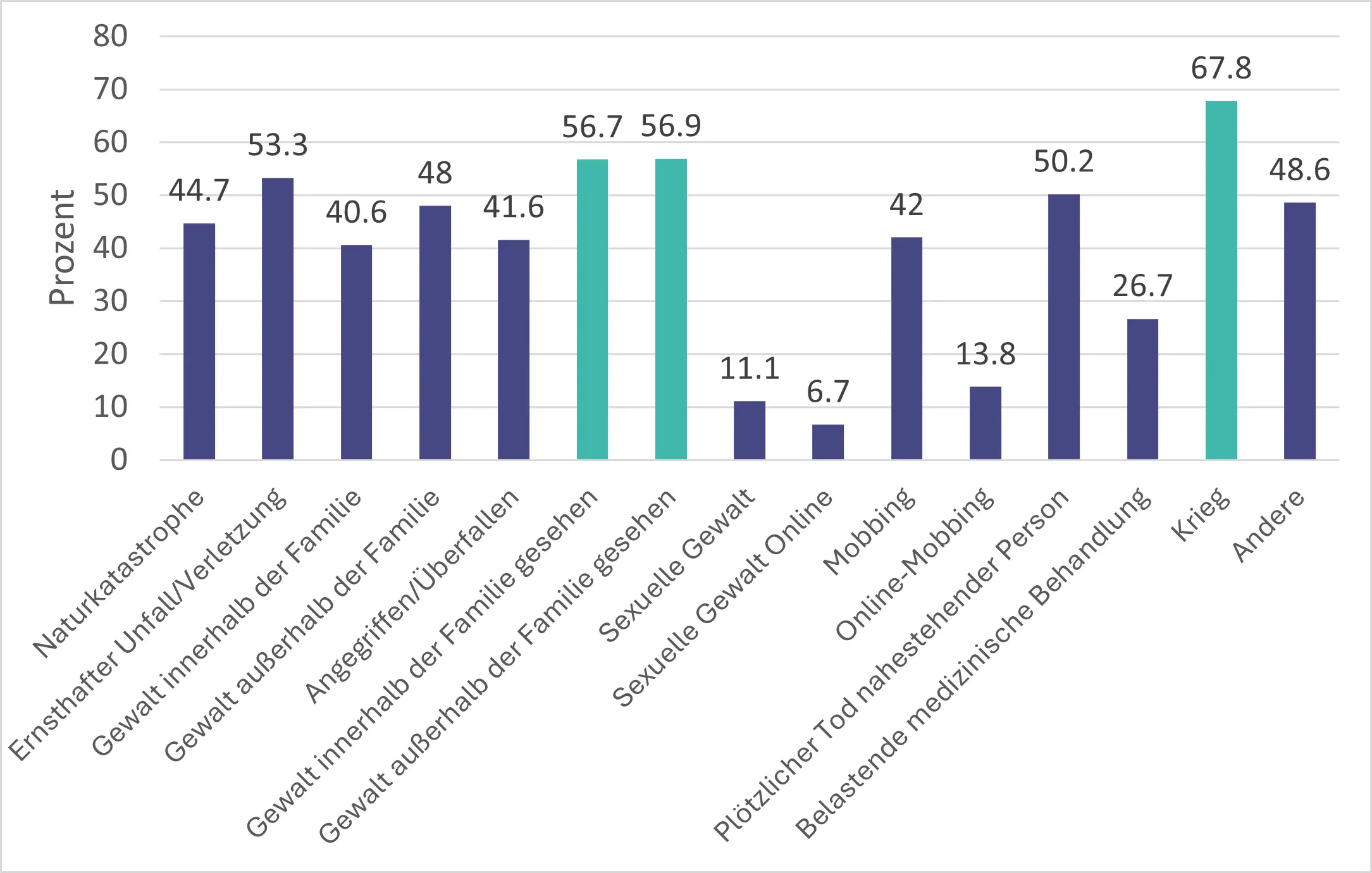
In unserem Projekt wurden insgesamt 627 unbegleitete junge Geflüchtete eingeschlossen. Daher beziehen sich die Ergebnisse des Projektes auch auf diese Zielgruppe. Die Projektteilnehmenden waren zu 93,14 % männlich (584), 8,77 % weiblich (55) und 0,80 % divers (5). Im Durchschnitt waren sie 16,73 Jahre alt (zwischen 12-21 Jahre) und lebten zum Zeitpunkt der ersten Befragung bereits 10,34 Monate in Deutschland (zwischen 0-84 Monate). Sie kamen aus 40 verschiedenen Herkunftsländern. Aus Afghanistan kamen 44,18 %, aus Syrien 17,38 % und 7,02% kamen aus Somalia. Die häufigsten angegebenen Traumata waren Gewalterfahrungen und Kriegshandlungen.
Belastung der Jugendlichen im Selbst- und Fremdurteil
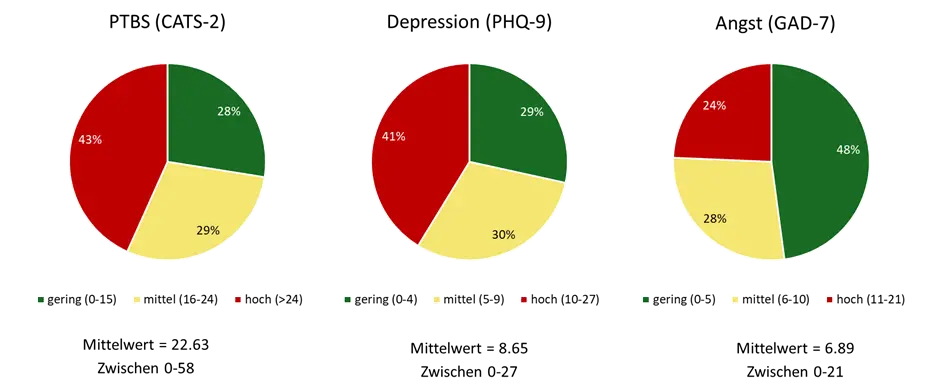
Mit Hilfe von Fragebögen zu PTBS-, Depressions- und Angstsymptomen wurden die Ausprägungen der psychischen Belastung ermittelt. Es zeigt sich, dass 43% klinisch auffällige PTBS-Symptome, 41% klinisch auffällige Depressionssymptome und 24% klinisch auffällige Angstsymptome aufweisen.
Die Fragebögen zu Symptomen einer PTBS wurden sowohl von den Jugendlichen selbst als auch von ihren Bezugsbetreuer:innen ausgefüllt. Für die Symptomatik im Bereich der PTBS konnten wir nur eine geringe Übereinstimmung zwischen der Einschätzung der Jugendlichen und der Mitarbeitenden in der Jugendhilfe feststellen. Damit ist die Übereinstimmung trotz zusätzlicher Herausforderungen wie Kommunikationsbarrieren und kulturellen Unterschiede ähnlich zu derer zwischen biologischen Eltern und ihren Kindern (z.B. Wamser-Nanney & Campbell, 2022). Die geringe Übereinstimmung war insbesondere dann der Fall, wenn Komorbiditäten neben der PTBS vorlagen und/oder Jugendliche eine kürzere Zeit in der Einrichtung lebten. Dies unterstreicht die Bedeutung der regelmäßigen Durchführung von störungsspezifischen Screeningfragebögen zur (Früh-)Erkennung von PTBS und anderen Traumafolgestörungen.
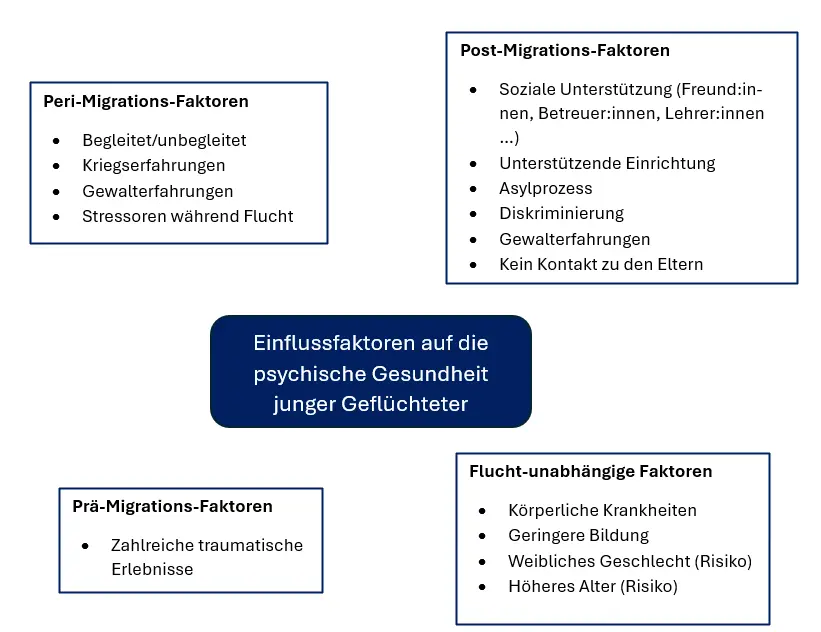
Einflussfaktoren und Zusammenhänge von Traumafolgen
Lebensqualität der Jugendlichen
In den Lebensqualitäts-Bereichen Umwelt, Soziales sowie psychische und physische Lebensqualität gaben die Jugendlichen in unserer Befragung eine mäßige Lebensqualität an. Im Vergleich zu erwachsenen Geflüchteten in Deutschland ist die berichtete Lebensqualität damit etwas geringer ausgeprägt. Dabei reduzieren traumatische Ereignisse die Lebensqualität der Jugendlichen signifikant. Zusätzlich spielen hierbei auch wieder Postmigrationsstressoren eine entscheidende Rolle.
Belastung der Jugendhilfemitarbeitenden
Im Hinblick auf die professionelle Lebensqualität der teilnehmenden Psychotherapeutinnen bzw. Psychotherapeuten und Jugendhilfemitarbeiterinnen bzw. Jugendhilfemitarbeiter konnten wir zeigen, dass Burnout und sekundäre Traumatisierung unterdurchschnittlich ausgeprägt waren. Sekundäre Traumatisierung entsteht, wenn Menschen durch das Miterleben oder die intensive Auseinandersetzung mit traumatischen Erfahrungen anderer Personen psychisch belastet werden. Unsere Auswertungen zeigten, dass die Belastung bei den Psychotherapeutinnen und Psychotherapeuten etwas geringer ist als bei den Mitarbeitenden der Jugendhilfe. Dies kann möglicherweise auf das unterschiedliche Ausmaß des Kontaktes mit den Jugendlichen zurückgeführt werden. Die Mitgefühlszufriedenheit war durchschnittlich bis überdurchschnittlich ausgeprägt.
Unsere Befunde deuten darauf hin, dass Psychotherapeutinnen und Psychotherapeuten niedrigere Werte für sekundäre Traumatisierung aufweisen als erwartet. Zudem fördern frühere Erfahrungen von Psychotherapeutinnen und Psychotherapeuten in der Arbeit mit Jugendlichen mit Fluchthintergrund die Mitgefühlszufriedenheit. Die Anzahl der behandelten PTBS-Fälle hingegen stellt einen Risikofaktor für sekundären traumatischen Stress dar. Somit ist das ausschließliche Behandeln von PTBS-Patientinnen und Patienten nicht ratsam.
Weiterbildung von Jugendhilfemitarbeitenden
Im Rahmen von BETTER CARE wurden 164 „Mein Weg“-Gruppenleiterinnen und Gruppenleiter aus 38 Jugendhilfeeinrichtungen geschult. Die Schulungen wurden als hilfreich wahrgenommen, besonders für den Umgang mit jungen Geflüchteten. Insgesamt starteten 19 „Mein Weg“ Gruppen mit 83 Jugendlichen, von denen 16 Gruppen und 48 Jugendliche die Intervention erfolgreich abschlossen. Vorzeitige Beendigungen waren auf strukturelle Hindernisse (z. B. Personalmangel) und persönliche Gründe (z. B. Erkrankungen von „Mein Weg“ – Gruppenleiterinnen und Gruppenleitern) zurückzuführen.
Die Jugendlichen sammelten erstmals positive Erfahrungen mit traumafokussierten Konzepten, lernten, über Erlebnisse zu sprechen, Vermeidungsverhalten zu überwinden und Problemlösestrategien zu entwickeln. Die Wissensvermittlung reduzierte Selbststigmatisierung und senkte teilweise die Hürde für eine psychotherapeutische Weiterbehandlung. Ein Angebot direkt vor Ort zu haben, bei welchem sie von bereits bekannten Erwachsenen begleitet wurden, empfanden viele als angenehmer als zu einer fremden Person in eine Klinik oder Praxis zu gehen.
Die Gruppenleiterinnen und Gruppenleiter berichteten von positiven Gruppen- und Beziehungserfahrungen, gesteigertem Selbstwirksamkeitserleben der Jugendlichen und der Integration der Strategien in den Alltag.
Auch als Therapeutin bzw. Therapeut können Sie die Materialien der „Mein Weg“ Intervention gut in der Traumatherapie nutzen. Die dort enthaltenen Grafiken erleichtern häufig die Kommunikation.
Inanspruchnahme und therapeutische Anbindung der jungen Geflüchteten
Im Rahmen von BETTER CARE haben wir 139 Jugendlichen mit PTBS-Symptomatik TF-KVT angeboten. Von diesen äußerte etwa die Hälfte die Absicht, die TF-KVT in Anspruch zu nehmen. Tatsächlich hing eine höhere PTBS-Symptomatik, ein längerer Aufenthalt in Deutschland und niedriges Alter mit der Absicht zusammen, Psychotherapie in Anspruch zu nehmen. Wenn die Jugendlichen diese Absicht geäußert haben, haben sie auch zu einem großen Teil tatsächlich Psychotherapie in Anspruch genommen.
Das Konzept der Psychotherapie ist vielen Jugendlichen mit Fluchthintergrund fremd und löst immer wieder Misstrauen aus. Stattdessen greifen die Jugendlichen eigenständig auf eine Vielzahl von Bewältigungsstrategien zurück. Aktivitätsbasierte Interventionen stoßen oftmals auf mehr Offenheit. Aus den Interviews wurde deutlich, dass eine sichere Aufenthaltsperspektive und ein transparenter Asylprozess die Bereitschaft der Jugendlichen erhöht, Hilfsangebote anzunehmen.
In einer weiterführenden Interviewstudie wurden die Jugendlichen, die Psychotherapie in Anspruch genommen hatten, zu ihren Erwartungen an die Psychotherapie befragt. Viele beschrieben einen enormen Leidensdruck vor Beginn der Psychotherapie. Häufig war es jedoch die Unterstützung von außen, insbesondere durch Betreuungspersonen, die sie motivierte eine Psychotherapie zu beginnen. Darüber hinaus veranlassten Einsamkeit und der Mangel an Gesprächspartnerinnen und Gesprächspartnern die Jugendlichen oft dazu, die Psychotherapie auszuprobieren, auch wenn sie nicht genau wussten, was sie erwartete. Vor Beginn der Psychotherapie hatten die meisten positive Erwartungen und eine Hoffnung auf Besserung.
Im Folgenden finden Sie die Aufzeichnungen der Informationsveranstaltungen zu Traumatherapie mit jungen Geflüchteten und den Ergebnissen des Projekts BETTER CARE – jeweils für Fachkräfte der Jugendhilfe sowie für Psychotherapeutinnen und Psychotherapeuten.
Traumatherapie mit jungen Geflüchteten - eine Informationsveranstaltung für (angehende) KJP-Therapeutinnen und Therapeuten

Bitte beachten Sie: Durch Klicken auf die Bildfläche geben Sie Ihre Einwilligung, dass Videoinhalte von Vimeo nachgeladen, Cookies von Vimeo auf Ihrem IT-System gespeichert und personenbezogene Daten wie Ihre IP-Adresse an Vimeo weitergegeben werden. Klicken Sie nach Beendigung des Videoinhaltes auf ein anderes Video, öffnet sich in einem neuen Tab Ihres Browsers Vimeo und erfasst weitere Daten von Ihnen. Weitere Informationen finden Sie in unseren Datenschutzhinweisen und unter Vimeo Privacy .
Abschiedsveranstaltung BETTER CARE- Für alle teilnehmenden Jugendhilfeeinrichtungen

Bitte beachten Sie: Durch Klicken auf die Bildfläche geben Sie Ihre Einwilligung, dass Videoinhalte von Vimeo nachgeladen, Cookies von Vimeo auf Ihrem IT-System gespeichert und personenbezogene Daten wie Ihre IP-Adresse an Vimeo weitergegeben werden. Klicken Sie nach Beendigung des Videoinhaltes auf ein anderes Video, öffnet sich in einem neuen Tab Ihres Browsers Vimeo und erfasst weitere Daten von Ihnen. Weitere Informationen finden Sie in unseren Datenschutzhinweisen und unter Vimeo Privacy .
Wissenschaftliche Veröffentlichungen aus BETTER CARE
Hier finden Sie Zusammenfassungen wissenschaftlicher Veröffentlichungen sowie Verlinkungen zu den vollständigen Artikeln, die im Rahmen des Projekts BETTER CARE zu unterschiedlichen Themenschwerpunkten entstanden sind.
Wirksamkeit und Inanspruchnahme von Interventionen
Verbesserung der psychischen Gesundheitsversorgung unbegleiteter junger Geflüchteter: Studienprotokoll einer cluster-randomisierten Hybridstudie zum gestuften Versorgungsmodell versus erweiterter Regelversorgung (Rosner et al., 2020)
Hintergrund: Mehr als die Hälfte der unbegleiteten jungen Geflüchteten (ujGs), die in Europa umgesiedelt wurden, berichten über erhöhte posttraumatische Stresssymptome (PTSS) sowie komorbide Symptome. Frühere Studien haben die Wirksamkeit der traumafokussierten präventiven Gruppenintervention „Mein Weg“ und die Umsetzbarkeit der traumafokussierten kognitiven Verhaltenstherapie (TF-KVT) für ujGs hervorgehoben. Beide Interventionen gelten als evidenzbasierte Behandlungen. Jedoch erhalten ujGs nur selten evidenzbasierte Behandlungen oder überhaupt irgendeine Behandlung. Angesichts des hohen Bedarfs und der begrenzten verfügbaren Behandlungskapazitäten ist ein gestuftes Versorgungsmodell indiziert, das bisher jedoch noch nicht evaluiert wurde. Ziel dieser Studie ist es, das gestufte Versorgungsmodell BETTER CARE mit einer durch Screening und Indikationsstellung erweiterten Regelversorgung (Usual Care+) zu vergleichen.
Methode: In einer cluster-randomisierten kontrollierten Studie mit N = 540 ujGs, die in bis zu N = 54 Einrichtungen der Kinder- und Jugendhilfe (KJH) leben, wird BETTER CARE mit usual care+ verglichen. Die Cluster bestehend aus einer KJH-Einrichtung mit mindestens einem teilnehmenden Psychotherapeuten. BETTER CARE umfasst Schritt (1) Screening und Indikationsstellung und entweder Schritt (2) die präventive, traumafokussierte Gruppenintervention „Mein Weg“, durchgeführt von geschultem KJH-Personal, oder Schritt (3) TF-KVT, durchgeführt von geschulten niedergelassenen Therapeuten und bei Bedarf unterstützt durch Dolmetscher. Die Teilnehmenden werden 6 und 12 Monate nach der Randomisierung untersucht. Primäres Outcomevariable ist die Schwere der PTSS nach 12 Monaten. Sekundäre Outcomevariablen sind depressive und Angstsymptome, Lebensqualität und fremdbeurteilte PTSS. Darüber hinaus werden Substanzkonsum, Gesundheitskosten, Nutzen sowie langfristige Effekte auf Integration/Akkulturation erfasst.
Diskussion: Die Studie integriert einen gestuften Versorgungsansatz direkt in die bestehenden Strukturen der deutschen Kinder- und Jugendhilfe sowie des (psychiatrischen) Gesundheitssystems. Sie könnte somit als Modell dienen, wie evidenzbasierte Interventionen für ujGs implementiert werden können. Bei Erfolg werden Screening, Prävention und Intervention nachhaltig in der KJH in Süddeutschland verankert.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.1186/s13063-020-04922-x
Systematische Übersichtsarbeit und Metaanalyse zur traumafokussierten kognitiven Verhaltenstherapie bei Kindern und Jugendlichen (Thielemannet al., 2022)
Hintergrund: Posttraumatische Stresssymptome (PTSS) sind bei Minderjährigen eine häufige Folge traumatischer Ereignisse und erfordern eine traumafokussierte Behandlung.
Ziel: Diese Metaanalyse quantifizierte die Behandlungseffekte der traumafokussierten kognitiven Verhaltenstherapie (TF-KVT) mit PTSS als primäre Outcomevariable und Symptomen von Depression, Angst sowie Trauer als sekundäre Outcomevariablen.
Teilnehmende und Setting: Einschlusskriterien für Einzelsettings: (1) Patient:innen im Alter zwischen 3 und 21 Jahren, (2) mindestens ein traumatisches Ereignis, (3) mindestens 8 Sitzungen einer (4) TF-KVT nach Cohen, Mannarino und Deblinger (2006, 2017), (5) eine quantitative PTSS-Erhebung vor und nach der Behandlung, (6) nur Originalstudien. Einschlusskriterien für Gruppensettings: mussten (1) Psychoedukation, (2) Bewältigungsstrategien, (3) Konfrontation, (4) kognitive Verarbeitung/Umstrukturierung beinhalten, (5) einen Bezug zum Manual aufweisen; es war keine Mindestanzahl an Sitzungen erforderlich.
Methoden: Durchsucht wurden die Datenbanken PsychInfo, MEDLINE, Cochrane Library, PTSDPubs, PubMed, Web of Science und OpenGrey.
Ergebnisse: Insgesamt wurden 4523 Teilnehmende aus 28 randomisiert-kontrollierten Studien und 33 unkontrollierten Studien eingeschlossen. TF-KVT zeigte große Verbesserungen in allen Outcomes von vor- bis nach der Behandlung (PTSS: g = 1.14, KI 0.97–1.30) sowie vorteilhafte Ergebnisse im Vergleich zu allen Kontrollbedingungen einschließlich Warteliste, treatment as usual und aktiver Behandlung (PTSS: g = 0.52, KI 0.31–0.73). Die Effekte waren in Gruppensettings ausgeprägter. Es wurden zusammengefasste Schätzwerte präsentiert, die für Bias-Risiko und Publikationsbias adjustiert wurden, welche ursprünglich die Datenqualität einschränkten.
Fazit: TF-KVT ist eine wirksame Behandlung für PTSS im Kindes- und Jugendalter sowie für depressive, ängstliche und Trauersymptome. Sie ist Kontrollbedingungen überlegen und unterstützt internationale Leitlinien, die TF-KVT als Behandlung erster Wahl empfehlen.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.1016/j.chiabu.2022.105899
Stabilität der Behandlungseffekte und von Bezugspersonen berichtete Outcomes: Eine Metaanalyse zur traumafokussierten kognitiven Verhaltenstherapie bei Kindern und Jugendlichen (Thielemann et al., 2023)
Die Wirksamkeit traumafokussierter Behandlungen bei Kindern und Jugendlichen ist gut erforscht. Weniger bekannt ist jedoch bezüglich der Langzeiteffekte und von Bezugspersonen berichtete Effekte. Durchsucht wurden die Datenbanken PsychInfo, MEDLINE, Cochrane Library, PTSDPubs, PubMed, Web of Science und OpenGrey. Behandlungseffekte der traumafokussierten kognitiven Verhaltenstherapie (TF-KVT) wurden zum 12-Monats-Follow-up berechnet, wobei posttraumatische Stresssymptome (PTSS) als primäres und Symptome von Depression, Angst und Trauer als sekundäre Outcomes betrachtet wurden. Die Übereinstimmung zwischen Einschätzungen der Teilnehmenden und ihrer Bezugspersonen wurde untersucht. TF-KVT zeigte deutliche Verbesserungen in allen Outcome-Bereichen vom Behandlungsbeginn bis zum 12-Monats-Follow-up (PTSS: g = 1.71, KI 1.27–2.15) sowie vorteilhafte Ergebnisse im Vergleich zu aktiven Behandlungen und treatment as usual beim 12-Monats-Follow-up (PTSS: g = .35, KI .13–.56). Ausgeprägtere Effekte zeigten sich in Gruppensettings. Es wurden über fast alle Outcomes und Messzeitpunkte hinweg keine signifikanten Unterschiede zwischen den Teilnehmereinschätzungen und Bezugspersoneneinschätzungen mit hoher Reliabilität festgestellt. TF-KVT ist eine verlässliche Behandlung für PTSS im Kindes- und Jugendalter sowie für sekundäre Symptome mit stabilen Ergebnissen über einen Zeitraum von zwölf Monaten.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.1177/10775595231167383
Untersuchung von Einflussfaktoren auf die Inanspruchnahme traumafokussierter kognitiver Verhaltenstherapie bei unbegleiteten jungen Geflüchteten: eine explorative Analyse (Kasparik et al., 2025)
Hintergrund: Unbegleitete junge Geflüchtete (ujGs) zeigen erhöhte psychische Belastungen, darunter posttraumatische Stresssymptome (PTSS), Depressionen und Angstzustände. Trotz dieser erheblichen psychischen Belastung haben ujGs häufig keinen Zugang zur psychischen Gesundheitsversorgung (PGV). Die Faktoren, die zu einer höheren Inanspruchnahme von PGV durch ujGs beitragen, sind bislang wenig verstanden. Unbehandelte PTSS können zu chronischen Beeinträchtigungen führen, weshalb die Identifikation solcher Einflussfaktoren von großer Bedeutung ist. Ziel dieser Studie ist es, Faktoren zu untersuchen, die mit der Absicht und tatsächlichen Inanspruchnahme von PGV durch ujGs in Einrichtungen der Kinder- und Jugendhilfe in Deutschland zusammenhängen.
Methode: Diese Studie ist Teil des multizentrischen Projekts BETTER CARE, das darauf abzielt, einen gestuften und kooperativen Versorgungsansatz umzusetzen. Analysiert wurde eine Stichprobe von N = 139 ujGs, die eine Behandlungsindikation für eine traumafokussierte kognitive Verhaltenstherapie (TF-KVT) erhalten hatten. Zur Identifikation von Prädiktoren für die Absicht, PGV in Anspruch zu nehmen, wurde eine binomiale logistische Regression durchgeführt. Zudem wurde der Zusammenhang zwischen Inanspruchsnahmeabsicht und tatsächlicher Nutzung mittels eines Chi-Quadrat-Tests untersucht.
Ergebnisse: Die Ergebnisse zeigten signifikante Korrelationen zwischen Alter (η = 0,25, p < .01),Aufenthaltsdauer in Deutschland (η = 0,28, p < .01) und der Schwere der PTBS Symptome (η = 0,26, p < .01) mit der Absicht, PGV zu nutzen. In der logistischen Regressionsanalyse erwiesen sich PTBS als signifikanter Prädiktor für die beabsichtigte Nutzung (B = 2,66, p < .05). Die tatsächliche Inanspruchnahme von PGV war eng mit der anfänglichen Inanspruchsnahmeabsicht verbunden (χ²(1) = 88.846, p < .001).
Schlussfolgerung: Die Ergebnisse erweitern die bestehende Literatur zu psychischen Versorgungsbedarfen und Nutzungsmustern bei ujGs und liefern Erkenntnisse für politische Entscheidungsträgerinnen und Entscheidungsträger, Fachkräfte für psychische Gesundheit und Einrichtungen der Kinder- und Jugendhilfe, die darauf abzielen, die Versorgung dieser vulnerablen Gruppe zu verbessern.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.1186/s13034-025-00862-z
Akkulturation und Postmigrationsstressoren
Auswirkungen des Asylverfahrens auf die psychische Gesundheit unbegleiteter junger Geflüchteter – Ein Scoping Review (Hornfeck et al., 2022)
Ein breites Spektrum an Studien zeigt, dass unbegleitete junge Geflüchtete (ujGs) ein hohes Risiko für die Entwicklung psychischer Gesundheitsprobleme aufweisen. In den letzten zwei Jahrzehnten ist das Forschungsinteresse an Risikofaktoren nach der Ankunft im Aufnahmeland gewachsen. Bislang fehlt ein systematisches Verständnis darüber, wie Aspekte des Asylverfahrens die psychische Gesundheit von ujGs beeinflussen. In diesem Scoping Review wurde eine systematische Literaturrecherche in vier Datenbanken und Suchmaschinen durchgeführt. Zehn in europäischen Ländern durchgeführte Studien wurden in dieses narrative Review einbezogen. Das Asylverfahren als Risikofaktor wurde hauptsächlich über die Erfassung des Asyl- oder Aufenthaltsstatus operationalisiert. Die Erhebung psychischer Gesundheitsmerkmale reichte von standardisierten Fragebögen bis hin zu semistrukturierten klinischen Interviews. In den meisten der eingeschlossenen Längsschnittstudien hatte eine Asylablehnung negative Auswirkungen auf das Wohlbefinden der ujGs, da sie eine Situation der Unsicherheit und Rückführungsangst erzeugt. Die qualitative Synthese aller Studienergebnisse zeigte jedoch uneinheitliche Befunde hinsichtlich des Einflusses von Asylstatus und Wartezeiten auf PTBS und internalisierende Symptome. Zukünftige Studien sind daher notwendig, um die Rolle von asylbezogenen Faktoren für die psychische Gesundheit von ujGs zu untersuchen. Sowohl Mixed-Methods-Designs innerhalb eines Landes als auch länderübergreifende Studien werden empfohlen.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: 10.1016/j.childyouth.2022.106490
Faktoren, welche die Akkulturationsstrategien unbegleiteter minderjähriger Geflüchteter in Deutschland beeinflussen (Garbade et al., 2023)
Hintergrund: Unterschiedliche Akkulturationsstrategien könnten mit verschiedenen Ergebnissen für die psychische Gesundheit und der sozialen Teilhabe unbegleiteter minderjähriger Geflüchteter (umGs) zusammenhängen. Es ist jedoch wenig darüber bekannt, welche Faktoren diesen Akkulturationsprozess beeinflussen. Ziel dieser Untersuchung war es daher, den Einfluss individueller, stressbezogener und kontextueller Faktoren auf den Akkulturationsprozess von umGs in Deutschland zu untersuchen.
Methoden: Eine Stichprobe von N=132 umGs, die in Einrichtungen der Kinder- und Jugendhilfe in Deutschland lebten, füllte zwischen Juni 2020 und Oktober 2021 Fragebögen zu ihrer Akkulturationsorientierung, traumatischen Erfahrungen, Alltagsstressoren, Asylstress sowie wahrgenommener sozialer Unterstützung aus. Diese Untersuchung ist Teil der multizentrischen randomisiert-kontrollierten Studie BETTER CARE. Die Daten wurden deskriptiv und mittels multipler hierarchischer Regression analysiert.
Ergebnisse: Integration (43,5 %) und Assimilation (37,1 %) waren die am häufigsten verwendeten Akkulturationsstrategien der umGs. Multiple hierarchische Regressionsmodelle zeigten, dass Alltagsstressoren (z. B. Geldmangel) mit einer stärkeren Orientierung zum Herkunftsland assoziiert waren, während traumatische Erlebnisse mit einer schwächeren Orientierung zum Herkunftsland einhergingen. Für die Orientierung zum Aufnahmeland konnten keine signifikanten Prädiktoren identifiziert werden.
Diskussion: Insgesamt zeigten umGs in Deutschland günstige Akkulturationsstrategien. Dennoch könnten Alltagsstressoren und traumatische Erfahrungen diesen Prozess beeinflussen. Die Implikationen für Fachkräfte und politische Entscheidungsträger werden im Hinblick auf eine weitere Verbesserung des Akkulturationsprozesses von UMGs in Deutschland diskutiert.
Registrierung der klinischen Studie: Deutsches Register Klinischer Studien, DRKS00017453 https://drks.de/search/de/trial/DRKS00017453. Registriert am 11. Dezember 2019.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.3389/fpsyg.2023.1149437
Psychische Gesundheit von unbegleiteten jungen Geflüchteten (ujG)
Psychische Gesundheitsprobleme bei unbegleiteten jungen Geflüchteten und der Einfluss von Postmigrationsfaktoren auf PTSS, Depression und Angst – Eine Sekundäranalyse der Better-Care-Studie (Hornfeck et al., 2023)
Hintergrund: Unbegleitete junge Geflüchtete (ujGs) zeigen erhöhte Belastungswerte in Bezug auf psychische Beschwerden wie posttraumatische Stresssymptome (PTSS), Depression und Angst. Die individuelle Situation nach der Ankunft im Aufnahmeland spielt eine wichtige Rolle bei der Verstärkung oder Reduktion psychischer Gesundheitsrisiken für diese vulnerable Gruppe von Kindern und Jugendlichen. Ziel der Studie war es, den Einfluss von Faktoren vor und nach der Flucht auf die psychische Gesundheit von ujGs zu untersuchen.
Methoden: Eine Querschnittsbefragung von N = 131 unbegleiteten jungen Geflüchteten (81,7 % männlich, M = 16,9 Jahre alt) wurde in 22 Einrichtungen der Kinder- und Jugendhilfe in Deutschland durchgeführt. Die Teilnehmenden machten Angaben zu Erfahrungen vor und nach der Flucht. Standardisierte Fragebögen wurden verwendet, um posttraumatische Stresssymptome (CATS-2), depressive Symptome (PHQ-9) und Angstsymptome (GAD-7) zu erfassen. Alltagsbelastungen wurden mit der Daily Stressors Scale for Young Refugees (DSSYR) erfasst, soziokulturelle Anpassung mit der Brief Sociocultural Adaption Scale (BSAS) und die Zufriedenheit mit sozialer Unterstützung mit dem Social Support Questionnaire (SSQ6-G).
Ergebnisse: Unsere Ergebnisse zeigten klinisch relevante PTSS-Werte bei 42,0 % der Teilnehmenden, depressive Symptome bei 29,0 % und Angstsymptome bei 21,4 %. Hierarchische Regressionsanalysen ergaben, dass eine höhere Anzahl traumatischer Erfahrungen sowie soziale Alltagsbelastungen höhere Werte in allen drei Bereichen psychischer Beschwerden vorhersagten. PTSS und Angstsymptome wurden zudem durch Belastungen im Zusammenhang mit dem Aufenthaltsstatus vorhergesagt, depressive Symptome wurden zusätzlich durch soziokulturelle Anpassung, geringeren Familienkontakt und Aufenthaltsdauer vorhergesagt. Die Zufriedenheit mit der sozialen Unterstützung war in den Regressionsmodellen kein signifikanter Prädiktor.
Fazit: Unbegleitete junge Geflüchtete in Kinder- und Jugendhilfeeinrichtungen stellen eine hoch vulnerable Bevölkerungsgruppe dar. Da traumatische Erfahrungen, Alltagsbelastungen und der Grad des familiären Kontakts die psychische Gesundheit der ujGs direkt beeinflussen, sollten Interventionen traumafokussiert sein, aber auch Module zum Umgang mit Alltagsbelastungen enthalten. Auf politischer und praktischer Ebene werden die Akteure in den Aufnahmeländern aufgefordert, umfassende Maßnahmen zu ergreifen, um die Stressfaktoren nach der Migration zu verringern und die Unterstützung für ujGs auf allen Ebenen zu verbessern.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.3389/fpsyg.2023.1149634
Verläufe psychischer Probleme bei unbegleiteten jungen Geflüchteten in Deutschland und der Einfluss postmigrantischer Faktoren – eine Längsschnittstudie (Hornfeck et al., 2023)
Hintergrund: Unbegleitete junge Geflüchtete (ujGs) haben ein erhöhtes Risiko für anhaltende psychische Belastungen, einschließlich posttraumatischer Stresssymptome (PTSS), Depression und Angst. Die Situation nach der Ankunft im Aufnahmeland spielt eine wichtige Rolle bei der Verstärkung oder Reduktion psychischer Gesundheitsrisiken für ujGs. Ziel dieser Studie war es, den Verlauf psychischer Belastungen sowie postmigratorische Faktoren bei ujGs in Deutschland über fünf Erhebungszeitpunkte im Abstand von jeweils sechs Monaten über einen Zeitraum von zwei Jahren zu untersuchen.
Methoden: Standardisierte Selbstberichtsfragebögen wurden eingesetzt zur Erfassung von PTSS (CATS-2), depressiven Symptomen (PHQ-9) und Angstsymptomen (GAD-7). Materielle und soziale Belastungen (DSSYR), soziokulturelle Anpassung (BSAS), Häufigkeit des Kontakts mit Familienangehörigen sowie Belastung im Zusammenhang mit dem Asylstatus wurden als postmigratorische Faktoren erfasst. In die Studie eingeschlossen wurden N=131 ujGs (Mₐₗₜₑᵣ = 17,04 Jahre; SDₐₗₜₑᵣ = 1,46; 81,1 % männlich), die in stationären Jugendhilfeeinrichtungen in Deutschland lebten. Es kam zu einem erheblichen Stichprobenschwund: Nach 12 Monaten (T2) verblieben n = 77 Teilnehmende (59 % Abbruchrate), nach 24 Monaten (T4) n = 37 (28 % Abbruchrate).
Ergebnisse: Zum Ausgangszeitpunkt zeigten 48,1 % klinisch relevante PTSS-Werte, 42,0 % depressive Symptome und 22,9 % Angstsymptome. Die Analyse mittels latenter Wachstumskurvenmodelle ergab, dass sich die Schwere der depressiven Symptome und Angstsymptome über ein Jahr hinweg kaum veränderte, während PTSS signifikant abnahm. Die Anzahl traumatischer Erlebnisse beeinflusste das Ausgangsniveau der psychischen Beschwerden, jedoch nicht deren zeitlichen Verlauf. Der Einfluss postmigratorischer Faktoren variierte zwischen den Messzeitpunkten und den Ergebnismaßen und ergab kein einheitliches Muster.
Fazit: Trotz bestehender Limitationen zeigt die Studie die Persistenz hoher psychischer Belastung bei ujGs. Frühzeitige, wirksame Interventionen sind erforderlich, um chronische Verläufe zu verhindern, und Unterstützungssysteme sollten flexibel an sich stetig verändernde Lebensumstände angepasst werden.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: doi.org/10.1007/s00787-024-02535-2
Psychosoziale Versorgung von unbegleiteten jungen Geflüchteten (ujG)
Psychosoziale Versorgung von unbegleiteten jungen Geflüchteten. Ergebnisse einer bundesweiten Befragung und Implikationen für die Praxis in der Jugendhilfe (Hornfeck & Pfeiffer, 2022)
Die Versorgung von psychisch belasteten unbegleiteten jungen Flüchtlingen (ujF) stellt eine Herausforderung für Jugendhilfe und Gesundheitssystem dar. In einer deutschlandweiten Befragung von Jugendhilfemitarbeiterinnen (m/w/d/**) wurden der aktuelle Versorgungs- und Erfahrungsstand sowie Barrieren und Bedarfe aus der Perspektive der pädagogischen Fachkräfte erfasst. Ansatzpunkte für eine weitere Verbesserung der psychosozialen Versorgung von ujF liegen vor allem im Ausbau von Fortbildungen, niedrigschwelligen psychosozialen Angeboten und einer besseren Vernetzung der verschiedenen Hilfesysteme.
Übereinstimmung hinsichtlich posttraumatischer Stresssymptome zwischen unbegleiteten jungen Geflüchteten und professionellen Betreuungspersonen (Dietlinger et al., 2024)
Hintergrund: Die Prävalenzraten posttraumatischer Stresssymptome (PTSS) bei unbegleiteten jungen Geflüchteten (ujGs) sind hoch. Forschungen mit leiblichen Eltern zeigen geringe Übereinstimmungsraten zwischen Selbst- und Bezugspersonenberichten zu PTSS, obwohl Bezugspersonen Schlüsselfiguren für den Zugang zu angemessener Behandlung sind.
Ziel: Diese Studie untersucht die Übereinstimmung zwischen Jugendlichen und Bezugspersonen hinsichtlich der Bejahung verschiedener Traumatypen, des PTSS-Schweregrads und der Symptomcluster sowie den möglichen Zusammenhang zwischen jugendbezogenen Faktoren (Alter, Komorbidität und Aufenthaltsdauer in der Einrichtung) und der Diskrepanz.
Methode: Die Stichprobe bestand aus N = 610 ujGs im Alter von M = 16,75 Jahren (SD = 1,33; Spannweite: 12–20 Jahre). Davon waren 91,0 % männlich und 43,4 % stammten aus Afghanistan. Sie lebten in Einrichtungen der Kinder- und Jugendhilfe in Deutschland.
Ergebnisse: Die Übereinstimmungsraten bezüglich der Traumatypen waren gering (Unfalltrauma: Cohen’s k = .13; Gewalt im sozialen Umfeld: Cohen’s k = .07; häusliche Gewalt: Cohen’s k = .19; sexueller Missbrauch: Cohen’s k = .38). Die Übereinstimmungsraten beim PTSS-Schweregrad (ICC = .22) und bei den Symptomclustern waren ebenfalls gering (Wiedererleben: ICC = .27; Vermeidung: ICC = .02; negative Veränderungen in Kognitionen und Stimmung: ICC = .12; Übererregung: ICC = .25), wobei die Jugendlichen signifikant höhere Werte berichteten. Regressionsmodelle zeigten, dass das Vorliegen komorbider Symptome und eine kürzere Aufenthaltsdauer in der Einrichtung mit einer höheren Diskrepanz beim PTSS-Schweregrad (Adjusted R² = .21) und über die Symptomcluster hinweg (Wiedererleben: Adjusted R² = .13; Vermeidung: Adjusted R² = .07; negative Veränderungen in Kognitionen und Stimmung: Adjusted R² = .16; Übererregung: Adjusted R² = .16) assoziiert waren. Das Alter war nicht signifikant mit den Diskrepanzen assoziiert.
Fazit: Es ist wichtig, das Bewusstsein und das Verständnis der Eltern für die Erkennung psychischer Erkrankungen und deren Symptome sowie für die Beurteilung der psychischen Gesundheit von ujGs zu verbessern.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.1080/20008066.2024.2416834
Herausforderungen und Lösungsansätze bei der Versorgung von unbegleiteten jungen Geflüchteten mit Traumafolgestörungen (Hornfeck et al., 2024)
Traumafolgestörungen treten bei unbegleiteten jungen Geflüchteten (ujGs) häufig auf. Bei schweren Belastungssymptomen gibt es erfolgsversprechende psychotherapeutische Behandlungsmethoden. Um den Weg zu einer wirksamen Behandlung zu finden, bedarf es einer funktionierenden Zusammenarbeit zwischen Jugendhilfe und externen Therapieangeboten. Der Beitrag fasst Ergebnisse aus qualitativen Untersuchungen zusammen, die im BMBF-finanzierten Verbundsprojekt "Better Care - Verbesserung der psychotherapeutischen Versorgung unbegleiteter junger Flüchtlinge durch gestufte Behandlungsangebote" durchgeführt wurden. Dabei werden sowohl Schwierigkeiten aus Sicht der Jugendhilfemitarbeiter:innen und Psychotherapeut:innen beleuchtet, die einer erfolgreichen Psychotherapie im Weg stehen, als auch Lösungsansätze diskutiert, wie diese Herausforderungen bewältigt werden können.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: https://doi.org/10.13109/kind.2024.27.2.128
Es kommt darauf an, wo sie leben – die Rolle institutioneller Faktoren für die psychische Gesundheit unbegleiteter junger Geflüchteter (Dietlinger et al., 2025)
Hintergrund: Einrichtungen der Kinder- und Jugendhilfe (KJH) stellen eine zentrale Ressource für die Unterstützung und Stabilisierung unbegleiteter junger Geflüchteter (ujGs) mit traumatischen Erfahrungen dar. Die psychische Gesundheit von ujGs wird durch Stressoren vor, während und nach der Flucht beeinflusst – das Wohnumfeld spielt dabei eine entscheidende Rolle bei der Verstärkung oder Minderung dieser Risiken.
Zielsetzung: Diese longitudinale Studie untersuchte, inwiefern institutionelle Faktoren in Einrichtungen der KJH die psychische Gesundheit von ujGs über einen Zeitraum von einem Jahr beeinflussen.
Teilnehmende und Setting: Insgesamt wurden N = 131 ujGs (Mₐₗₜₑᵣ = 17,04 Jahre; SD = 1,46; 81,7 % männlich) einbezogen, die in N = 22 stationären Wohngruppen in Deutschland lebten.
Methoden: Zur Erfassung posttraumatischer Stresssymptome (PTSS), depressiver und Angstsymptome wurden standardisierte Fragebögen eingesetzt. Ergänzend füllten Einrichtungsleitungen oder Sozialarbeitende einen Fragebogen zu Merkmalen der Einrichtung aus, und das Forschungsteam bewertete Arbeitsbelastung, Personalausstattung und Qualität der Unterbringung.
Ergebnisse: Eine geringere Arbeitsbelastung des Personals sagte niedrigere Werte bei PTSS, Depression und Angst bei ujGs nach einem Jahr vorher. Das Leben in spezifischen ujG-Wohngruppen sagte ebenfalls niedrigere PTSS-Werte voraus. Ein offenes Gruppenkonzept nach sechs Monaten (T1) vermittelte den Zusammenhang zwischen der Bewertung der Unterbringungsqualität und PTSS, Depression sowie Angst – ebenso zwischen spezifischen ujG-Gruppen und PTSS sowie Depression.
Schlussfolgerung: Das institutionelle Umfeld hat einen wesentlichen Einfluss auf die psychische Gesundheit von ujGs. Ein Umfeld mit ausreichendem Personal, hoher Unterbringungsqualität und ujG-spezifischen Gruppen trägt wesentlich zur Reduktion psychischer Belastung bei.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: 10.1016/j.chipro.2025.100160
Behandlungsbereitschaft von Psychotherapeut:innen bei PTBS: Der Einfluss des Herkunftslandes geflüchteter Patienten (Schwegler et al., 2025)
Hintergrund: Frühere Studien deuten darauf hin, dass die Behandlungsbereitschaft von Psychotherapeut:innen gegenüber traumatisierten Patienten je nach Merkmalen der Patienten und Therapeut:innen variiert – einschließlich des Fluchthintergrunds der Patienten.
Ziel: Diese Studie untersucht den Zusammenhang zwischen der Behandlungsbereitschaft von Psychotherapeut:innen gegenüber Patienten mit PTBS und verschiedenen Merkmalen, darunter Fluchthintergrund und Herkunftsland.
Methode: In unserer Vignettenstudie mit einer deutschlandweiten Online-Befragung (N = 871) wurde die Behandlungsbereitschaft von approbierten Psychotherapeut:innen (aPTs) und Psychotherapeut:innen in Ausbildung (PiAs) gegenüber Patienten mit PTBS untersucht. Die Vignetten beschrieben Patienten mit PTBS, die sich hinsichtlich Geschlecht, Fluchthintergrund und Herkunftsland (Syrien vs. Ukraine) unterschieden. Die Teilnehmenden bewerteten ihre Behandlungsbereitschaft und die erwartete Therapieerfolgswahrscheinlichkeit anhand der jeweils vorgelegten Vignette.
Ergebnisse: Die Behandlungsbereitschaft und die erwartete Wirksamkeit der Therapie waren bei geflüchteten Patienten signifikant geringer. Zwischen geflüchteten Patienten aus Syrien und der Ukraine ergab sich kein Unterschied in der Behandlungsbereitschaft, jedoch erwarteten die Therapeut:innen einen geringeren Therapieerfolg bei syrischen im Vergleich zu ukrainischen Patienten. Das Geschlecht hatte keinen Einfluss auf die Ergebnisse.
Schlussfolgerung: Die Ergebnisse zeigen, dass Fluchthintergrund und Herkunftsland die Behandlungsbereitschaft von Psychotherapeut:innen bei PTBS sowie deren Erwartungen an den Therapieerfolg beeinflussen. Diese Befunde liefern Erklärungsansätze für die Unterversorgung geflüchteter Menschen und verweisen auf Ansatzpunkte für Intervention und Weiterbildung – etwa durch die Information über wirksame Behandlungen für geflüchtete Patienten.
Nutzen Sie den folgenden Link, um den gesamten Artikel zu lesen: 10.1080/20008066.2025.2456381
Projektleitung und Verbundpartner
Projektleitung

Prof. Dr. Rita Rosner
Psychologische Psychotherapeutin
Telefon +49 8421 93 - 21581
E-Mail rita.rosner@ku.de
Gebäude Waisenhaus | Raum: WH-313
Postanschrift
Ostenstraße 25
85072 Eichstätt

Prof. Dr. Elisa Pfeiffer
Kinder- und Jugendlichenpsychotherapeutin (VT)
Telefon +49 8421 93-21835
E-Mail elisa.pfeiffer@ku.de elisa.pfeiffer@uniklinik-ulm.de
Gebäude Hochschulambulanz
Postanschrift:
Katholische Universität Eichstätt-Ingolstadt
Lehrstuhl für Klinische Psychologie und Kinder- und Jugendlichenpsychotherapie
Levelingstraße 1
85049 Ingolstadt

Prof. Dr. Cedric Sachser
Kinder- und Jugendlichenpsychotherapeut (VT)
Telefon: +49 951 863 3297
Email: cedric.sachser(at)uni-bamberg.de
Postanschrift:
Otto-Friedrich-Universität Bamberg
Lehrstuhl für Klinische Kinder- und Jugendlichenpsychologie
Kapuzinerstraße 32
96047 Bamberg

Prof. Dr. Heinz Kindler
Leiter der Fachgruppe 3 "Familienhilfe und Kinderschutz" am Deutschen Jugendinstitut
Telefon: +49 89 62306-245
Email: kindler@dji.de
Postanschrift:
Deutsches Jugendinstitut
Nockherstr. 2
81541 München

Prof. Dr. rer. soc. Reinhold Kilian
Leiter der Sektion Gesundheitsökonomie und Versorgungsforschung
Senior Researcher am Universitätsklinikum Ulm
Telefon: 08221 96-29201
Telefax: 08221 96-28172
EMail: reinhold.kilian@bkh-guenzburg.de
Postanschrift:
Klinik für Psychiatrie und Psychotherapie II
der Universität Ulm am Bezirkskrankenhaus Günzburg
Lindenallee 2
89312 Günzburg
Gebäudeanschrift:
Reisensburgerstraße 30
89312 Günzburg
Verbundpartner
BETTER CARE ist ein vom Bundesministerium für Bildung und Forschung gefördertes Jugendhilfeprojekt, das es sich zur Aufgabe gemacht hat, die psychotherapeutische Versorgung junger Geflüchteter zu verbessern. Das Projekt wurde gemeinsam vom Deutschen Jugendinstitut, der Katholischen Universität Eichstätt-Ingolstadt sowie dem Universitätsklinikum Ulm entwickelt. Bei Fragen wenden Sie sich gerne an unser Team.
Kontakt Eichstätt-Ingolstadt:
E-Mail: bettercare@ku.de
Kontakt Uniklinik Ulm:
E-Mail: better.care@uniklinik-ulm.de
Kontakt Deutsches Jugendinstitut:
Selina Kappler, M.A.
E-Mail: kappler@dji.de